Арнольда-Киари Аномалия I
Аномалия Арнольда-Киари I — опущение миндалин мозжечка в большое затылочное отверстие со сдавливанием продолговатого мозга. Может сочетаться с сирингомиелией, базилярной импрессией или инвагинацией, ассимиляцией атланта. Симптомы коррелируют от степени снижения. Методом выбора в диагностике является магнитно-резонансная томография (МРТ). Оперативное лечение, ламинэктомия (удаление дужек верхних шейных позвонков) с декомпрессивной краниоэктомией задней черепной ямки и пластикой твёрдой мозговой оболочки, применяется только при наличии у пациента неврологического дефицита с отсутствием эффекта от консервативной терапии в течение 2-3 месяцев.
авторы Dr Henry Knipe and Dr Frank Gaillard et al.
Эпидемиология
Аномалия Арнольда-Киари I встречается чаще у женщин [2].
Клиническая картина
В отличие от пороков развития Киари II, III и IV, аномалия Арнольда Киари I часто остается бессимптомной.
Вероятность стать клинических проявлений пропорциональна степени опускания миндалин. Все пациенты с пролабированием миндалин больше 12 мм имеют какую-либо симптоматику, тогда как примерно в 30% пролабирование в диапазоне между 5 и 10 мм протекают бессимптомными [1].
Все пациенты с пролабированием миндалин больше 12 мм имеют какую-либо симптоматику, тогда как примерно в 30% пролабирование в диапазоне между 5 и 10 мм протекают бессимптомными [1].
Компрессия ствола мозга (продолговатого мозга) может вызывать сирингомиелию с соответствующими симптомами и клинической картиной (затылочные боли, нарушение глотания, атаксия) разной выраженности, симптомами поражения спинного мозга и др.
Сопутствующие заболевания
Сирингомиелия шейного отдела позвоночника встречается в ~35% (варьирует от 20 до 56%), гидроцефалиия в 30% [1,3] случаев, в обоих случаях считается данные изменения развиваются в результате нарушения ликвородинамики, центральном канале и вокруг спинного мозга.
В ~35% (23-45%) выявляются скелетные аномалии [1, 3]:
- платибазия / базилярная импрессия
- атланто-затылочная ассимиляция
- деформация Шпренгеля (Sprengel)
- синдром Клиппель-Фейля (Klippel-Feil)
Патология
Аномалия Арнольда Киари I характеризуется пролабированием миндалин мозжечка через большое затылочное отверстие, в основном в результате несоответствия между размерами мозжечка и задней черепной ямке. Аномалию Арнольда Киари I следует отличать от эктопии миндалин, которая протекает бессимптомно и является случайной находкой, при которой, миндалины выступают через затылочное отверстие не более чем на 3-5 мм [1-2].
Аномалию Арнольда Киари I следует отличать от эктопии миндалин, которая протекает бессимптомно и является случайной находкой, при которой, миндалины выступают через затылочное отверстие не более чем на 3-5 мм [1-2].
Рентгенологические особенности
Патология выявляется путем измерения максимального расстояния на которое миндалины выступают ниже плоскости большого затылочного отверстия (условной линии между ophisthion и basion), значения используемые для постановки диагноза отличаются у разных авторов [2]:
- выше затылочного отверстия: норма
- <3 мм: норма, может быть использован термин эктопия миндалин
- от 3 до 6 мм: неопределенные данные, необходимо сопоставить с симптоматикой, наличием сирингомиелии и т.д.
- > 6 мм: аномалия Арнольда Киари 1
Некоторые авторы используют более простую градацию [1]:
- выше затылочного отверстия: норма
- <5 мм: норма, может быть использован термин эктопия миндалин
- > 5 мм: аномалия Арнольда Киари 1
Положение миндалин мозжечка меняется с возрастом. У новорожденных миндалины расположены чуть ниже большого затылочного отверстия и спускаются ниже с ростом ребенка, достигая своей низшей точки в возрасте 5 — 15 лет. В дальнейшем они поднимаются на уровень большого затылочного отверстия [3]. Таким образом, снижение миндалин на 5 мм у ребенка будет скорее всего нормой, а взрослом возрасте данные изменения следует рассматривать с подозрением [3].
У новорожденных миндалины расположены чуть ниже большого затылочного отверстия и спускаются ниже с ростом ребенка, достигая своей низшей точки в возрасте 5 — 15 лет. В дальнейшем они поднимаются на уровень большого затылочного отверстия [3]. Таким образом, снижение миндалин на 5 мм у ребенка будет скорее всего нормой, а взрослом возрасте данные изменения следует рассматривать с подозрением [3].
КТ
Современное объемное сканирование с высоким качеством сагиттальной реформации относительно хорошо визуализирует затылочное отверстие и миндалины, хотя отсутствие контрастности (по сравнению с МРТ) с трудом позволяет провести точную оценку. Чаще патология может быть заподозрена на аксиальных изображениях, когда мозговое вещество охватывает миндалины а спинномозговая жидкость представлена в малом количестве или отсутствует. Данное состояние называется, “переполнением“ затылочного отверстия.
МРТ
МРТ исследование является методом выбора. Сагиттальные срезы наиболее оптимальны для оценки аномалии Арнольда Киари I. Осевые изображения так же дают картину «переполненого» затылочного отверстия.
Осевые изображения так же дают картину «переполненого» затылочного отверстия.
Лечение и прогноз
Аномалии Арнольда Киари I можно разделить на три этапа (хотя мало данное деление практически не используется в повседневной практике):
- бессимптомная
- компрессия ствола мозга
- сирингомиелия
Оперативное лечение применяется только при наличии у пациента неврологического дефицита с отсутствием эффекта от консервативной терапии в течение 2-3 месяцев. Оно состоит в ламинэктомии (удаление дужек верхних шейных позвонков) с декомпрессивной краниоэктомией задней черепной ямки и пластикой твёрдой мозговой оболочки.
История
Впервые была описана в 1891 году Хансом Киари, Австрийским патологоанатом (1851-1916).
Дифференциальная диагностика
дифференциальный ряд включает в себя:
- эктопия миндалин: <5 мм
- аномалия/порок Арнольда Киари 1.5 (син. бульбарный варинат Киари 1, когда-то считалась вариантом Киари I [4])
- аномалия Арнольда Киари II
- приобретенная эктопия миндалин
- люмбальная пункция
- базилярная инвагинация
Патология задней черепной ямки
- Опухоли
- Медуллобластома
- Эпендимома
- Пилоцитарная астроцитома
- Глиома ствола головного мозга
- Аномалии развития
- Аномалия Арнольда-Киари I
- Аномалия Арнольда Киари II
- Mega Cisterna Magna
- Мальформация Денди-Уокера
Черепно-мозговая травма
Черепно-мозговая травма — механическое повреждение черепа и (или) внутричерепных образований (головного мозга, мозговых оболочек, сосудов, черепных нервов). Составляет 25—30% всех травм, а среди летальных исходов при травмах ее удельный вес достигает 50—60%. Как причина смертности лиц молодого и среднего возраста Ч.-м. т. опережает сердечно-сосудистые и онкологические заболевания.
Составляет 25—30% всех травм, а среди летальных исходов при травмах ее удельный вес достигает 50—60%. Как причина смертности лиц молодого и среднего возраста Ч.-м. т. опережает сердечно-сосудистые и онкологические заболевания.
Черепно-мозговую травму по тяжести делят на 3 стадии: легкую, среднюю и тяжелую. К легкой Ч.-м. т. относят сотрясение мозга и ушибы мозга легкой степени; к средней тяжести — ушибы мозга средней степени; к тяжелой — ушибы мозга тяжелой степени, диффузное аксональное повреждение и сдавление мозга.
Основными клиническими формами черепно-мозговой травмы являются сотрясение мозга, ушибы мозга (легкой, средней и тяжелой степени), диффузное аксональное повреждение мозга и сдавление мозга.
Сотрясение головного мозга отмечается у 60—70% пострадавших. Легкая диффузная черепно-мозговая травма, характеризующаяся нарушением сознания. Хотя часто указывается на кратковременный характер этого нарушения, но четкой договоренности о его продолжительности нет. Обычно не наблюдается макро- и микроскопических повреждений мозгового вещества. На КТ и МРТ изменений нет. Также считается, что потеря сознания не является обязательной. Возможные изменения сознания: спутанность, амнезия (главный признак СГМ) или полная утрата сознания. После восстановления сознания возможны жалобы на головную боль, головокружение, тошноту, слабость, шум в ушах, приливы крови к лицу, потливость. Другие вегетативные симптомы и нарушение сна. Общее состояние больных быстро улучшается в течение 1-й, реже 2-й нед. после травмы.
Обычно не наблюдается макро- и микроскопических повреждений мозгового вещества. На КТ и МРТ изменений нет. Также считается, что потеря сознания не является обязательной. Возможные изменения сознания: спутанность, амнезия (главный признак СГМ) или полная утрата сознания. После восстановления сознания возможны жалобы на головную боль, головокружение, тошноту, слабость, шум в ушах, приливы крови к лицу, потливость. Другие вегетативные симптомы и нарушение сна. Общее состояние больных быстро улучшается в течение 1-й, реже 2-й нед. после травмы.
Ушиб (контузия) мозга. Различают ушибы головного мозга легкой, средней и тяжелой степени.
Ушиб головного мозга легкой степени отмечается у 10—15% больных с Ч.-м. т. Характеризуется нарушением сознания после травмы, длительность возможна до нескольких минут. После восстановления сознания типичны жалобы на головную боль, головокружение, тошноту и др. Неврологическая симптоматика обычно легкая (нистагм, признаки легкой пирамидной недостаточности в виде рефлекторных парезов в конечностях, менингеальные симптомы), чаще регрессирующая на 2—3 нед. после травмы. Лечение консервативное, проводится первоначально обязательно в стационарных условиях нейрохирургического отделения.
после травмы. Лечение консервативное, проводится первоначально обязательно в стационарных условиях нейрохирургического отделения.
Ушиб мозга средней степени отмечается у 8—10% пострадавших. Характеризуется выключением сознания после травмы продолжительностью от нескольких десятков минут до нескольких часов. Выражена амнезия (ретро-, кон-, антероградная). Головная боль нередко сильная. Может наблюдаться повторная рвота. Иногда отмечаются психические нарушения. Отчетливо проявляется очаговая симптоматика, характер которой обусловлен локализацией ушиба мозга; зрачковые и глазодвигательные нарушения, парезы конечностей, расстройства чувствительности, речи и др. Эти симптомы постепенно (в течение 3—5 нед.) сглаживаются, но могут держаться и длительно. Лечение, в большинстве случаев, консервативное в нейрохирургическом отделении. В некоторых случаях, течение данного вида травмы осложняется появлением вторичных кровоизлияний и даже формированием внутримозговой гематомы, когда может потребоваться хирургическая помощь.
Ушиб головного мозга тяжелой степени отмечается у 5—7% пострадавших. Характеризуется выключением сознания после травмы продолжительностью от суток до нескольких недель. Данный вид травмы особенно опасен тем, что проявляется нарушением стволовых функций головного мозга, наблюдаются тяжелые нарушения жизненно важных функций – дыхания и системной гемодинамики. Пациент госпитализируется в отделение реанимации. Лечением коллегиально занимается врач-нейрореаниматолог и врач-нейрохирург. Общемозговая и очаговая симптоматика регрессируют медленно. Характерны стойки остаточные явления в виде нарушений психики, двигательного дефицита.
В случае формирования внутримозговой гематомы, являющейся причиной сдавления головного мозга показано оперативное лечение – трепанация черепа, удаление гематомы.
Внутримозговая гематома правой височной доли.
Диффузное аксональное повреждение головного мозга характеризуется длительным (до 2—3 нед. ) коматозным состоянием, выраженными стволовыми симптомами (парез взора вверх, разностояние глаз по вертикальной оси, двустороннее угнетение или выпадение световой реакции зрачков, нарушение или отсутствие окулоцефалического рефлекса и др.). Часто наблюдаются нарушения частоты и ритма дыхания, нестабильность гемодинамики. Характерной особенностью клинического течения диффузного аксонального повреждения является переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует появление ранее отсутствовавшего открывания глаз спонтанно либо в ответ на различные раздражения. При этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций (данное состояние называют апаллическим синдромом). Вегетативное состояние у таких больных длится от нескольких суток до нескольких месяцев и характеризуется функциональным и/или анатомическим разобщением больших полушарий и ствола мозга. По мере выхода из вегетативного состояния неврологические симптомы разобщения сменяются преимущественно симптомами выпадения.
) коматозным состоянием, выраженными стволовыми симптомами (парез взора вверх, разностояние глаз по вертикальной оси, двустороннее угнетение или выпадение световой реакции зрачков, нарушение или отсутствие окулоцефалического рефлекса и др.). Часто наблюдаются нарушения частоты и ритма дыхания, нестабильность гемодинамики. Характерной особенностью клинического течения диффузного аксонального повреждения является переход из длительной комы в стойкое или транзиторное вегетативное состояние, о наступлении которого свидетельствует появление ранее отсутствовавшего открывания глаз спонтанно либо в ответ на различные раздражения. При этом нет признаков слежения, фиксации взора или выполнения хотя бы элементарных инструкций (данное состояние называют апаллическим синдромом). Вегетативное состояние у таких больных длится от нескольких суток до нескольких месяцев и характеризуется функциональным и/или анатомическим разобщением больших полушарий и ствола мозга. По мере выхода из вегетативного состояния неврологические симптомы разобщения сменяются преимущественно симптомами выпадения. Среди них доминирует экстрапирамидный синдром с выраженной мышечной скованностью, дискоординацией, брадикинезией, олигофазией, гипомимией, мелкими гиперкинезами, атаксией. Одновременно четко проявляются нарушения психики: резко выраженная аспонтанность (безразличие к окружающему, неопрятность в постели, отсутствие любых побуждений к какой-либо деятельности), амнестическая спутанность, слабоумие и др. Вместе с тем наблюдаются грубые аффективные расстройства в виде гневливости, агрессивности.
Среди них доминирует экстрапирамидный синдром с выраженной мышечной скованностью, дискоординацией, брадикинезией, олигофазией, гипомимией, мелкими гиперкинезами, атаксией. Одновременно четко проявляются нарушения психики: резко выраженная аспонтанность (безразличие к окружающему, неопрятность в постели, отсутствие любых побуждений к какой-либо деятельности), амнестическая спутанность, слабоумие и др. Вместе с тем наблюдаются грубые аффективные расстройства в виде гневливости, агрессивности.
КТ картина при диффузно-аксональном повреждении головного мозга (диффузный отек, множество мелких кровоизлияний).
Лечение данного вида травмы проводится консервативно с участием нейрореаниматолога, нейрохирурга, врача и инструктора ЛФК (проводится ранняя двигательная реабилитация с целью предупреждения формирования контрактур в суставах).
Сдавление (компрессия) головного мозга отмечается у 3—5% пострадавших. Характеризуется нарастанием через тот или иной промежуток времени после травмы либо непосредственно после нее общемозговых симптомов (появление или углубление нарушений сознания, усиление головной боли, повторная рвота, психомоторное возбуждение и т. д.), очаговых (появление или углубление гемипареза, фокальных эпилептических припадков и др.) и стволовых симптомов (появление или углубление брадикардии, повышение АД, ограничение взора вверх, тоничный спонтанный нистагм, двусторонние патологические знаки и др.).
д.), очаговых (появление или углубление гемипареза, фокальных эпилептических припадков и др.) и стволовых симптомов (появление или углубление брадикардии, повышение АД, ограничение взора вверх, тоничный спонтанный нистагм, двусторонние патологические знаки и др.).
. Среди причин сдавления на первом месте стоят внутричерепные гематомы (эпидуральные, субдуральные, внутримозговые, внутрижелудочковые). Причиной сдавления мозга могут быть и вдавленные переломы костей черепа, очаги размозжения мозга, субдуральные гигромы, пневмоцефалия.
Эпидуральная гематома на компьютерной томограмме имеет вид двояковыпуклой, реже плосковыпуклой зоны повышенной плотности, примыкающей к своду черепа. Гематома имеет ограниченный характер и, как правило, локализуется в пределах одной-двух долей.
Эпидуральная гематома задней черепной ямки.
Лечение острых эпидуральных гематом.
Консервативное лечение:
— эпидуральная гематома объемом менее 30 см3, толщиной менее 15 мм, при смещении срединных структур менее 5 мм у пострадавших с уровнем сознания по ШКГ более 8 баллов и отсутствием очаговой неврологической симптоматики. Клинический контроль осуществляется в течение 72 часов с периодичностью каждые 3 часа.
Клинический контроль осуществляется в течение 72 часов с периодичностью каждые 3 часа.
Оперативное лечение
1. Экстренное оперативное вмешательство
острая эпидуральная гематома у пострадавшего в коме (менее 9 баллов по ШКГ) при наличии анизокории.
2. Срочное оперативное вмешательство
эпидуральная гематома более 30 см3 независимо от степени угнетения сознания по ШКГ. В отдельных случаях при незначительном превышении указанного объёма эпидуральной гематомы и полностью компенсированном состоянии пострадавшего с отсутствием симптоматики допустима консервативная тактика с динамическим КТ контролем ситуации.
Абсолютными показаниями к хирургическому лечению при повреждениях задней черепной ямки являются эпидуральные гематомы > 25 см3, повреждения мозжечка латеральной локализации > 20 см3, окклюзионная гидроцефалия, латеральная дислокация IV желудочка
Методы операций:
1.Декомпрессивная трепанация
2.Костно-пластическая трепанация
Для субдуральной гематомы на компьютерной томограмме чаще характерно наличие серповидной зоны измененной плотности плосковыпуклой, двояковыпуклой или неправильной формы.
Субдуральная гематома.
Лечение острых субдуральных гематом.
Оперативное лечение
1. При острой субдуральной гематоме толщиной >10 мм или смещении срединных структур > 5 мм независимо от неврологического статуса пострадавшего по ШКГ.
2. Пострадавшим в коме с субдуральной гематомой толщиной < 10 мм и смещением срединных структур < 5 мм, если наблюдается ухудшение неврологического статуса в динамике – нарастание глубины комы, появление стволовой симптоматики. У пострадавших с острой субдуральной гематомой, при наличии показаний к операции, хирургическое вмешательство должно быть выполнено в экстренном порядке. Удаление острой субдуральной гематомы осуществляется путем краниотомии в большинстве случаев с удалением костного лоскута и пластикой твердой мозговой
Лечение вдавленных переломов костей черепа.
Оперативное лечение показано при наличии признаков повреждения твердой мозговой оболочки (ТМО), значительной внутричерепной гематомы, вдавления больше 1 см, вовлечения воздухоносных пазух, косметического дефекта.
Принципы оперативного лечения..
для снижения риска инфицирования рекомендуется раннее хирургическое вмешательство; устранение вдавления и хирургическая обработка раны являются основными элементами операции. При отсутствии инфицирования раны возможна первичная костная пластика.
Оскольчатый перелом костей черепа с наличием вдавления в полость черепа.
Прогноз при легкой Ч.-м. т. (сотрясение, ушиб мозга легкой степени) обычно благоприятный (при условии соблюдения рекомендованного пострадавшему режима и лечения).
При среднетяжелой травме (ушиб мозга средней степени) часто удается добиться полного восстановления трудовой и социальной активности пострадавших. У ряда больных развиваются лептоменингит и гидроцефалия, обусловливающие астенизацию, головные боли, вегетососудистую дисфункцию, нарушения статики, координации и другую неврологическую симптоматику.
При тяжелой травме (ушиб мозга тяжелой степени, диффузное аксональное повреждение, сдавление мозга) смертность достигает 30—50%. Среди выживших значительна инвалидизация, ведущими причинами которой являются психические расстройства, эпилептические припадки, грубые двигательные и речевые нарушения. При открытой Ч.-м. т. могут возникать воспалительные осложнения (менингит, энцефалит, вентрикулит, абсцессы мозга), а также ликворея.
Среди выживших значительна инвалидизация, ведущими причинами которой являются психические расстройства, эпилептические припадки, грубые двигательные и речевые нарушения. При открытой Ч.-м. т. могут возникать воспалительные осложнения (менингит, энцефалит, вентрикулит, абсцессы мозга), а также ликворея.
Калькулятор дробей
Этот калькулятор дробей выполняет базовые и расширенные операции с дробями, выражения с дробями в сочетании с целыми, десятичными и смешанными числами. Он также показывает подробную пошаговую информацию о процедуре расчета дроби. Калькулятор помогает найти значение из операций с несколькими дробями. Решайте задачи с двумя, тремя и более дробями и числами в одном выражении.
Правила выражения с дробями:
Дроби — используйте косую черту для деления числителя на знаменатель, т.е. для пятисотых введите 5/100 . Если вы используете смешанные числа, оставьте пробел между целой и дробной частями.
Смешанные числа (смешанные числа или дроби) сохраняют один пробел между целым числом и дробью
и используют косую черту для ввода дробей, например, 1 2/3 . Пример отрицательной смешанной дроби: -5 1/2 .
Поскольку косая черта одновременно является знаком дробной строки и деления, используйте двоеточие (:) в качестве оператора деления дробей, т. е. 1/2 : 1/3 .
Decimals (десятичные числа) вводятся с десятичной точкой . и они автоматически преобразуются в дроби — т.е. 1,45 .
Math Symbols
| Symbol | Symbol name | Symbol Meaning | Example |
|---|---|---|---|
| + | plus sign | addition | 1/2 + 1/3 |
| — | знак минус | вычитание | 1 1/2 — 2/3 |
| * | asterisk | multiplication | 2/3 * 3/4 |
| × | times sign | multiplication | 2 /3 × 5/6 |
| : | division sign | division | 1/2 : 3 |
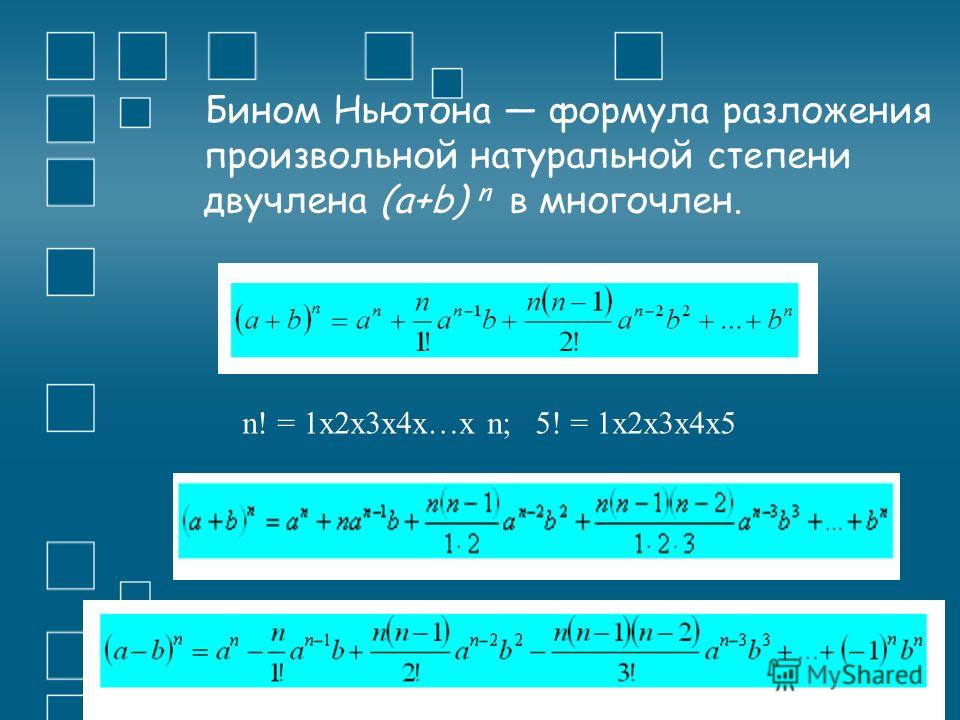
| / | division slash | division | 1/3 / 5 1/2 • сложение дробей и смешанных чисел: 8/5 + 6 2/7 • деление целых чисел и дробей: 5 ÷ 1/2 • сложные дроби: 5/8 : 2 2/3 • десятичная дробь: 0,625 • Преобразование дроби в десятичную: 1/4 • Преобразование дроби в процент: 1/8 % • сравнение дробей: 1/4 2/3 • умножение дроби на целое число: 6 * 3/4 • квадратный корень дроби: sqrt(1/16) • уменьшение или упрощение дроби (упрощение) — деление числителя и знаменателя дроби на одно и то же ненулевое число — эквивалентная дробь: 4/22 • выражение со скобками: 1/3 * (1/2 — 3 3/8) • составная дробь: 3/4 от 5/7 • кратные дроби: 2/3 от 3/5 • разделить, чтобы найти частное: 3/5 ÷ 2/3 Калькулятор следует известным правилам для порядка операций . Будьте осторожны; всегда выполняйте умножение и деление перед сложением и вычитанием . Некоторые операторы (+ и -) и (* и /) имеют одинаковый приоритет и должны оцениваться слева направо.
more math problems »
Patterns of Power — Издательство Стенхаус{{{item.description}}} {{/если}} {{#if item.reviews}} {{#каждый элемент. {{{this.review.description}}} {{#if this.review.reviewer}} – {{{this.review.reviewer}}} {{/если}} {{/если}} {{/каждый}} {{/если}} {{#if item.templateVars.contributorBios}} {{#каждый элемент.templateVars.contributorBios}} {{#если это.изображение}} {{/если}} {{#if this.bio}} {{{this. {{/если}} {{/каждый}} {{/если}} {{#if item.templateVars.contents}} {{#каждый элемент.templateVars.contents}} {{{этот}}} {{/каждый}} {{/если}} {{#if item.templateVars.showBookDetails.show_pdf_resources_tab}} {{#if item.templateVars.resources}}
{{/если}} {{/если}} {{#if item. {{#каждый элемент.templateVars.videos}} {{this.name}}{{{this.embed}}} {{/каждый}} {{/если}}
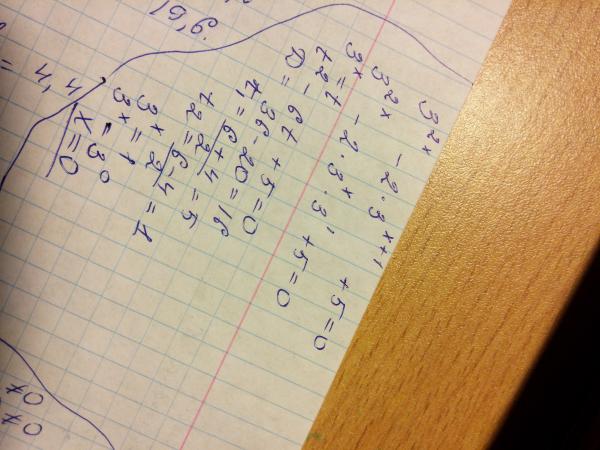 templateVars.contents}} templateVars.contents}}{{#if элемент.описание }} {{{item.description}}} {{/если}} {{{ item. {{#if item.reviews}} {{{ item.templateVars.svgIcons.reviews }}} {{#каждый элемент.отзывы}} {{#if this.review.description}} {{{this.review.description}}} {{#if this.review.reviewer}} – {{{this.review.reviewer}}} {{/если}} {{/если}} {{/каждый}} {{/если}} {{#if item.templateVars.contributorBios}} {{#каждый элемент.templateVars.contributorBios}} {{#если это. {{/если}} {{#if this.bio}} {{{this.bio}}} {{/если}} {{/каждый}} {{/если}} {{#if item.templateVars.contents}} {{#каждый элемент.templateVars.contents}} {{{этот}}} {{/каждый}} {{/если}} {{#if item.templateVars.videos}} {{#каждый элемент.templateVars.videos}} {{this.name}}{{{this.embed}}} {{/каждый}} {{/если}}
{{#if item. |

 Наиболее распространенные мнемоники для запоминания этого порядка операций:
Наиболее распространенные мнемоники для запоминания этого порядка операций:  Какая часть носков Макса коричневого или черного цвета?
Какая часть носков Макса коричневого или черного цвета? Напишите в виде дроби, какая часть учеников идет в 1-й класс, а какая во 2-й класс. Сократите обе дроби до их основной формы.
Напишите в виде дроби, какая часть учеников идет в 1-й класс, а какая во 2-й класс. Сократите обе дроби до их основной формы.
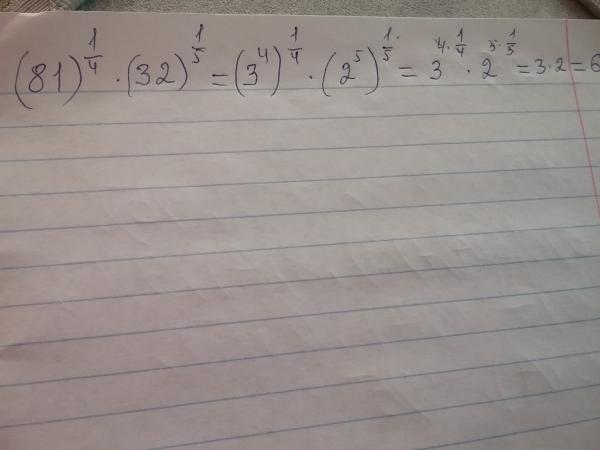 bio}}}
bio}}} templateVars.videos}}
templateVars.videos}}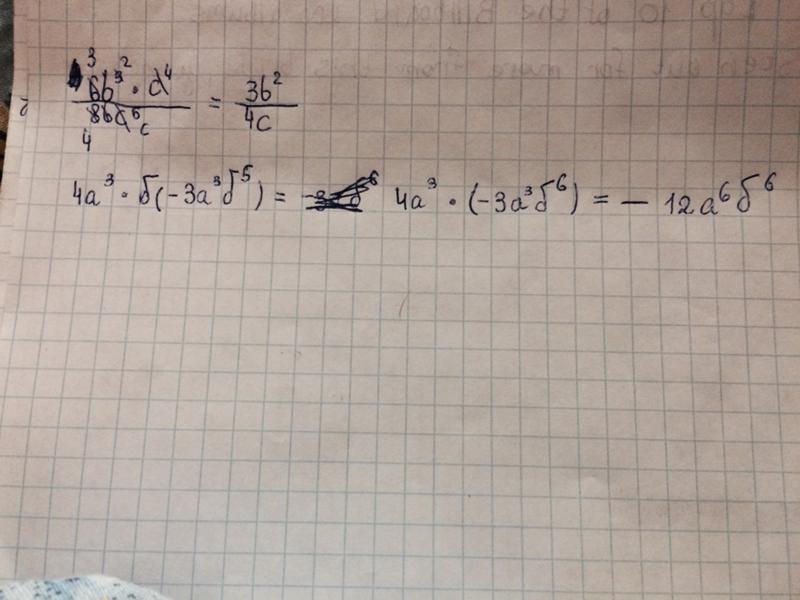 templateVars.svgIcons.details }}}
templateVars.svgIcons.details }}} изображение}}
изображение}}